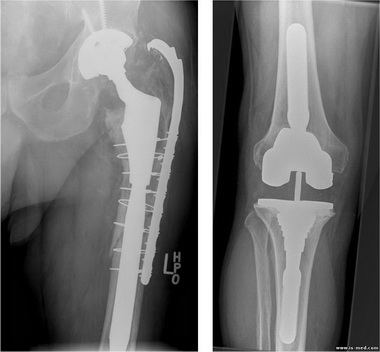
Сотрудниками РосНИИТО им. Р.Р.Вредена и СПбМАПО в 1987 г. был разработан способ реконструктивно-восстановительных операций с использованием костного цемента, в последующем получивший название «субхондральное эндопротезирование».
В отличие от аналогов, где рассматривались варианты заполнения костных полостей цементом в субхондральной зоне, авторами наряду с этим впервые произведена сегментарная резекция пораженного околосуставного сегмента в сочетании с кюретажем губчатой кости до субхондрального слоя и замещением образовавшегося дефекта костным цементом, армированным металлической конструкцией. Результаты клинических наблюдений и экспериментальных исследований позволяют сделать вывод о высокой эффективности предложенного способа и рекомендовать его для более широкого применения в практической медицине.
В основе обоснования субхондрального эндопротезирования суставных концов длинных трубчатых костей лежат следующие положения:
1) возможность сохранения естественного соотношения суставных поверхностей сочленяющихся костей сустава;
2) возможность использования суставного хряща в качестве суставной поверхности эндопротеза благодаря особенности его трофики, осуществляемое преимущественно за счет диффузии питательных веществ из синовиальной жидкости;
3) высокая резистентность хряща к поражению опухолями;
4) отсутствие искусственного конкурентоспособного аналога суставного хряща и низкая эффективность однополюсного эндопротезирования большинства суставов;
5) цитостатическое действие костного цемента в процессе полимеризации на клетки опухолей;
6) сокращение срока реабилитации.
Техника операции зависит от этиологии и объема поражения кости.
При костных опухолях осуществляют хирургический доступ к патологическому очагу, производят резекцию пораженного участка кости в пределах здоровых тканей с соблюдением правил абластики. В зависимости от распространенности патологического процесса резекция участка может быть краевой или сегментарной.
По возможности сохраняют связочный аппарат сустава и целость суставной капсулы. С помощью желобоватого долота, шаровидной фрезы, дрели и ложки Фолькманна постепенно удаляют губчатую кость до субхондральной пластинки, которая в отличие от губчатой кости имеет более плотную и прочную структуру. Постепенно образуется полость, ограниченная костно-хря-щевыми стенками, сохранившими связь с соседним сегментом конечности с помощью капсулы и связок сустава. При этом почти всегда удается избежать хирургической агрессии в самом суставе. С цитоста-тической целью образовавшуюся полость протезируемого эпифиза и костномозговой канал обрабатывают 5% спиртовым раствором йода или фенола и для обеспечения гемостаза плотно тампонируют салфетками. Затем при необходимости выполняют армирование восстанавливаемого участка и его фиксацию к диафизу кости. При сегментарной и краевой резекции на величину более Чг диаметра метадиафизарной части армирование необходимо осуществлять обязательно. Для этого заранее подбирают металлический стержень соответствующего диаметра и длины, который вводят в костномозговой канал так, чтобы другой его конец помещался в полости обработанного эпифиза. Для уменьшения локальных нагрузок в системе металл — цемент необходимо придать погружаемому в область эпифиза концу стержня форму в виде буквы Y или Т. Если произведена сегментарная резекция, то для штифтования используют монолитный стержень (например, стержень ЦИТО), один конец которого перед операцией распиливают вдоль на две части.
При краевой резекции целесообразно использовать стержни меньших размеров (например, стержни Богданова), что дает возможность их поочередного введения в костномозговой канал. Один конец таких стержней изгибают в форме хоккейной клюшки. Затем поочередно стержни прямыми концами вводят в костномозговой канал.
Если имеется ротационная подвижность стержней, то между ними вводят дополнительный короткий расклинивающий стержень. При краевой резекции на величину менее чем на диаметра метадиафизарной части вопрос об армировании решают индивидуально, в зависимости от состояния костной ткани.
Следующим этапом производят замешивание костного цемента, согласно рекомендациям, изложенным в прилагаемой инструкции. При протезировании крупного суставного конца кости (например, мыщелков бедренной кости) цемент вводят в два приема. Первоначально для предупреждения термического ожога хряща на внутренние стенки эпифиза после тщательного гемостаза и осу-шивания наносят тонкий слой костного цемента тестообразной консистенции. Предварительно на поверхность цементной массы можно нанести мелкозернистый порошок гид-роксиапатита, который, как известно, обладает остеогенетическими свойствами и тем самым способствует вторичной стабилизации эндопро-теза. В процессе полимеризации, вплоть до ее завершения, цемент плотно прижимают к стенкам кост-но-хрящевой полости. Таким образом создают прослойку, которая обеспечивает изоляцию суставного хряща от прямого воздействия высокой температуры полимеризации большой массы костного цемента. Затем замешивают вторую порцию в количестве, необходимом для замещения оставшегося дефекта.
Когда цемент приобретает тестообразную консистенцию и перестает прилипать к перчатке, полученную массу вводят в образованную полость эпифиза, в которую помещены свободные концы штифта (штифтов). При этом необходимо строго соблюдать пространственно-анатомические параметры конечности. Цементом тщательно заполняют все выемки и неровности эпифизарной полости, одновременно замуровывая, металлические стержни и формируя резецированный участок кости. После отвердевания цементной массы в местах, где должны прикрепляться мышцы и связки, с помощью дрели формируют отверстия, через которые лигатурами фиксируют соответствующие мягкие ткани. Послойно зашивают и дренируют рану по общепринятой методике. Внешнюю иммобилизацию следует применять, если имелся внутрисуставной патологический перелом, а также когда во время резекции пораженного участка приходится иссекать связки сустава.